Aritmii
-
Upload
dianaiulia88 -
Category
Documents
-
view
20 -
download
3
description
Transcript of Aritmii

Managementul Managementul aaritmiilor ritmiilor în pîn pediatrieediatrie

Abordare Abordare ggeneraleneralăă
• Caută cauza– Hipoxia– Boală cardiacă congenitală
• Evoluţie de obicei mai benignă decât la adulţi
• Evaluaţi la început căile respiratorii şi respiraţia!
• Determinaţi frecvenţa şi identificaţi ritmul– Excludeţi artefactele

Valori normale ale frecvenţei Valori normale ale frecvenţei cardiacecardiace
VârstaFrecvenţa când
copilul e treazMedi
a
Frecvenţa în timpul
somnului
Nou-născut până la 3 luni
85 - 205 140 80 - 160
3 luni până la 2 ani 100 - 190 130 75 - 160
2 - 10 ani 60 - 140 80 60 - 90
> 10 ani 60 - 100 75 50 - 90

BradicardiaBradicardia
• Corelată cu vârsta
• De obicei este o manifestare secundară– Hipoxia!
• Consideraţi medicaţia sau intoxicaţia cu:– Blocanţi de canale de calciu– Beta blocante– Digoxin

BradicardiaBradicardia
• Există unde P înaintea fiecărui complex QRS?– Dacă da, este intervalul PR < 200 msec?
• Da = bradicardie sinusală• Nu = bloc atrioventricular grad I
– Dacă nu, există unde P?• Da = bloc atrioventricular grad II sau grad III• Nu = ritm de scăpare joncţional sau ventricular

Bradicardie Bradicardie ssinusalinusalăă

Blocuri Blocuri aatrioventriculare trioventriculare
• Grad I– Interval PR prelungit (> 200 msec)– Nu are semnificaţie funcţională

Blocuri Blocuri aatrioventricularetrioventriculare
• Grad II– Bătăi pierdute
• Mobitz tip-1
• Mobitz tip-2
Prelungirea progresivă a intervalului PR
Interval PR normal, cu pierdere bruscă a unui complex QRS

Blocuri Blocuri aatrioventricularetrioventriculare
• Grad II– Bătăi pierdute
• Mobitz tip-1
• Mobitz tip-2
Prelungirea progresivă a intervalului PR
Interval PR normal, cu pierdere bruscă a unui complex QRS

Blocuri Blocuri aatrioventricularetrioventriculare
• Grad III (complet)– Disociaţie atrio-ventriculară– Complexele pot fi înguste sau largi, depinde
de localizarea blocului– Necesită de obicei stimulare

Blocuri Blocuri aatrioventricularetrioventriculareGrad Grad IIIIII
• Congenitale– Defecte structurale (prognostic rezervat) – Fibroza sistemului de conducere
• Anticorpii maternali
• Dobândite– De obicei în urma unei miocardite,
cardiomiopatii, febra reumatică sau tumora cardiacă
– Poate fi şi în urma unei intervenţii chirurgicale

BradicardiaBradicardiaTratamentTratament
• Oxigenare ! • Masaj cardiac la sugar dacă AV < 60/minut,
semne de perfuzie slabă• Adrenalina 0,01 mg/kg IV/IO sau 0,1 mg/kg prin
canula endotraheală– Repetă cu o doză de 10 ori mai mare de doza iniţială
dacă este nevoie
• Atropina 0,02 mg/kg IV/IO/tub endotraheal– 0,1 mg doza minimă; repetă până la max. 1-2 mg

BradicardiaBradicardiaTratamentTratament
• Stimularea– Transcutană– Transvenoasă– Transesofagiană
• Perfuzie cu catecolamine (IV sau IO)– Dopamina 2-20 mcg/kg/min– Adrenalina 0,1-1 mcg/kg/min

TahicardiaTahicardia
• Principalul factor determinant al conduitei terapeutice este stabilitatea hemodinamică pacientului – Toti pacienţii instabili se tratează electric!
• Hipotensiune – TA sist. < 70 mmHg la sugari sau < 70 + (2x varsta in ani) la
copii
• Semne de perfuzie slabă
• Managementul se stabileşte în funcţie de morfologia ritmului – Laţimea complexului QRS

Tahicardia cu complex larg de Tahicardia cu complex larg de etiologie neprecietiologie neprecizatăzată

Tahicardia cu complex largTahicardia cu complex larg
• Dacă este fără puls: – Defibrilare imediată (4 J/kg)– Repetaţi la 4 J/kg dacă este nevoie după 2 minute de
RCP
• Dacă este cu puls, dar instabil: cardioversie sincronă (0,5-1J/kg)– Repetaţi la 2 J/kg dacă este nevoie
• Dacă pacientul este stabil hemodinamic, este persistentă?– Frecvenţa > 120/minut pentru > 30 sec

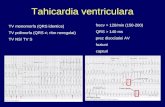
Tahicardia ventricularTahicardia ventricularăă stabil stabilăă
• Xilina 1 mg/kg IV bolus, după care în perfuzie 20-50 mcg/kg/min
• Procainamida 7-15 mg/kg IV în 30 min,
după care în perfuzie 20-80 mcg/kg/min
• Amiodarona 5-10 mg/kg IV în 20 min

Torsada Torsada vâvârfurilor rfurilor
• Varianta polimorfică a tahicardiei ventriculare
• De obicei din cauza prelungirii intervalului QT – Congenital (6 variante recunoscute)– Indusă medicamentos– Hipopotasemie sau hipomagnezemie– Anomalii de canale de sodiu

Torsada Torsada vâvârfurilorrfurilor

Torsada Torsada vâvârfurilorrfurilor
• Dacă este instabil hemodinamic– Cardioversie sincronă
• Sulfat de magneziu – 25-50 mg/kg IV pana la 2 g
• Stimulare – “overdrive” • Isoproterenol
– 0,05 – 2 µg/kgc/minut
• Xilina– 1 – 3 mg/kgc

Tahicardia cu complexe Tahicardia cu complexe îîngustenguste
• Dacă este sinusală, frecvenţa de obicei < 230/min
• Cauzele posibile• Anxietate, durere, febra• Hipovolemie• Anemie• Intoxicaţie cu anticolinergice sau stimulante• Tireotoxicoza• Insuficienţa cardiacă

Tahicardia supraventricularTahicardia supraventricularăă
• Dacă nu este sinusală, de obicei indică o etiologie supraventriculară – Poate fi ritm joncţional accelerat
• Cel mai frecvent este de natură TPSV – Frecvenţa de obicei între 230 şi 300/min– Prin conducere reintrant[ la nivelul nodului AV
sau datorită prezenţei unei căi accesorii
de conducere

TPSVTPSVTerapia Terapia pprimarrimarăă
• Cardioversie dacă pacientul este instabil hemodinamic
• Dacă este stabil, încearcă manevrele vagale– Valsalva, gheaţă pe faţă
• Medicaţia necesară dacă nu răspunde la manevrele de mai sus
• Medicamentul de elecţie = adenozina 0,1 mg/kg IV; repetati la 0,2 mg/kg – Evitaţi în cazul sindromului WPW şi a conducerii
antidromice

TPSVTPSVAlte tratamenteAlte tratamente
• Procainamida• Amiodarona• Blocanţi de canale de calciu (dacă > 1 an
vârsta)– Verapamil 0,1 mg/kg IV – Diltiazem 0,25 mg/kg IV; repetaţi la 0,35 mg/kg
dacă este nevoie
• Beta blocante– Esmolol
Mai sigure in WPW !

TPSV refractarTPSV refractarăă
• Tratamentul eşuat în continuare ?
• Cardioversie

FlutterFlutterulul aatrialtrialăăFibrilaFibrilaţţia ia atatrialrialăă
• Mai puţin frecvente la copii• Consideraţi posibilitatea unui sindrom WPW cu
frecvenţa > 300/min• Flutter = Unde p uniforme (“dinţi de fierăstrău”)
– Ritm regulat, când conducerea AV este uniformă • Neregulat când conducerea este variabilă
• Fibrilaţie = Morfologia variabilă a undelor P– Neregulat total

Flutter Flutter aatrialtrial

FibrilaFibrilaţţie ie aatrialtrialăă

FibrilaFibrilaţţia ia aatrialtrialăăFlutterFlutter atrial atrial
TerapiaTerapia
• Cardioversie dacă pacientul este instabil !
• Procainamida
• Amiodarona
• Blocante de canale de calciu
• Beta blocante
• Digoxin ?
• Stimularea “overdrive” poate fi eficientă

ConcluziiConcluzii
• Recunoaşterea ritmului
• Evaluarea stabilităţii hemodinamice
• Echipament specific– Pacemaker– Defibrilator cu modul de cardioversie sincronă
şi modul de “overdrive”
• Medicaţie cu doze adaptate la copil
• Colaborare cu secţiile de specialitate