enzime
-
Upload
madalina-m-burlacu -
Category
Documents
-
view
23 -
download
2
description
Transcript of enzime
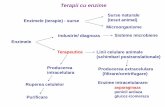
+ CLASIFICARE
n Enzime cu funcționalitate plasmatica: protrombina, plasminogen, ceruloplasmina, etc n Fiziologic: se gasesc in concentratii mari n Dau informatii despre funcția organului care le produce n Patologic: scad
n Enzime de secretie exocrina: amilaza n Fiziologic: se gasesc in lumen intestinal, in plasma se gasesc in cantitate mica n Patologic: cresc
n Enzime intracelulare: AST, ALT, LDH n Fiziologic: concentratie plasmatica variabila, in functie de turnover-ul celular n Patologic: cresc
+ DIFICULTĂȚI IN DIAGNOSTIC n Universalitatea – lipsa specificității de organ
n Ex. LDH – implicata glicoliza anaerobă prezenta in toate celulele – pt. a obține specifictatea de organ se rec. determinarea izoenzimelor enzimei
n Cunoașterea locației enzimei n Intracitoplasmatică – LDH,GPT – cresc odata cu cresterea
permeabilitatii membranare n Intra mitocondriala – GDH din ciclul Krebs – cresc doar prin
distrucția celulei n Dubla localizare – citoplasma + mitocondrie - AST
+
CLASIFICARE
Amilazele Lipazele Fosfatazele Gamma-glutamiltransferaza Enzimele de colestaza: § Fosfataza alcalina § Glutamat dehidrogenaza § 5 Nucleotidaza § Leucin amino peptidaza Enzimele de citoliză
§ Transaminazele § LDH § CPK § Pseudocolinesterazele § Troponinele
+ AMILAZELE n Au origine salivară şi pancreatică si au ca functie biologica degradarea amidonului si a glicogenului, pana la glucoza, maltoza si dextrine in prezenta Ca si a Cl.
n 2 izoenzime: amilaza salivara si amilaza pancreatica
n Au GM mici (50-55 kD) se elimină urinar.
n În mod fiziologic există amilazemie şi amilazurie. n Amilazemia – v.n. = 25 – 125U/l n Amilazuria – v.n.= 250 –1100 U/L n Se recolteaza fara anticoagulant (valoarea scade)
n Valorile diferă în funcţie de metoda de laborator aplicată.
n Amilazemia are o sensibilitate de 83% şi o specificitate de 88%.
+ INTERPRETARE n Amilaza salivară creşte în .
n inflamaţia glandelor salivare – parotidită epidemică, n traumatizarea glandelor salivare, n în litiaza salivară (litiaza canalului Stenon)
n Amilaza pancreatică creşte în : n Pancreatita acută – activarea în situ tripsinei –
n Cresterea de 3x peste v.n este dg de Pcr.i. Ac. n Este prezenta 75% din cazuri, n Amilazele cresc dupa primele 2, ating un varf la 24 h si se
normalizeaza in 3-7 zile. n Scaderea filtratului glomerular n Patologie abdominala insotita de inflamatie: colecistită acută, ulcer
perforat, apendicita ac., ocluzie IT, patologie ginecologica n Macroamilazemie – sdr bgn datorat formarii de complexe amilaza - Ig
patologica
+ De reținut!
n La 20% din pacientii cu pancretita acuta nivelul amilazei e normal, mai ales la cei la care etiologia se datoreaza etilismului cronic (> 50g/zi, > 5 ani) sau trigliceridemiei (> 100 mg/dl)
n In comparatie cu lipaza, amilazemia scade mai repede; cu toate acestea e considerata a fi un test util in monitorizarea pacientilor cu Pcr.i Ac
n amilazuria apare la 12-24 h după amilazemie.
Datorita sensibilitatii si specificitatii, lipaza este preferata amilazei in dg Pcr.i Ac
+LIPAZA PANCREATICĂ n Lipaza este o enzima pancreatica cu GM 48 kD n Lipaza are sensibilitate de 92%, si o specificitate de 96%. n T1/2 = 7 - 14 h n Excretata renal n Gold standard pentru dg de Pcr.i.Ac include:
n semne clinice + cresterea lipazei > 3x v.n + modificare imagistica sugestiva.
n v.n.= 10 – 140 U/L n Valoare critică peste 600 U/L n Sângele se recolteaza fara anticoagulant
+
M. Zaharna Clin. Chem. 2009
Lipaza hidrolizeaza legatura esterica a Lp pentru a produce alcooli si AG
• Se gaseste in special in Pcr, dar si stomacul si intestinul subtire sintetizeaza lipaza
+ CRESTEREA LIPAZEI SERICE
n In Pcr.i.Ac. n Lipaza creste in 4-8 h are un varf la 24 h, si ramane la valori mari 1-2
saptamani. n Valoarea lipazei nu este legata de severitatea bolii n La diabetici valoarea lipazei trebuie sa creasca peste 5x v.n pentru
dg de Pcr.i Ac
n In puseu de acutizare în pancreatite cronice – prin consum de alcool în cantitate mare se poate produce o pancreatită acută.
n Neoplasmul Pcr
n In conditii in care exista o alterare a functiei renale
n In boli inflamatorii abdominale: apendicita, colecistita
+ FOSFATAZELE
u FOSFATAZE ACIDE – actiune optima la pH = 5
u FOSFATAZE ALCALINE –actiune optima la pH = 10
+FOSFATAZELE ALCALINE (ALP)
n 4 izoforme n hepatică n osoasă n intestinală n placentară: determina cresterea valorii ALP de 1.5-2 x v.n. In sarcina
n Valorile serice mai mari sunt la fumători, obezi, copii și tineri.
n V.N.= 25 – 100 U/L
n Cresterea la valori < 3 x v.n. sunt considerate cresteri nespecifice
+ IZOENZIMA HEPATICĂ- α2 n are origine în hepatocite (polul biliar) şi în epiteliul luminal al canaliculelor
biliare
n In mod normal este excretata biliar
n V.n. – 24-158 U/L
n T1/2 = 3 zile
n Creşterea indica un sindrom de staza hepatica sau colestază n Litiaza biliara n Obstructie de origine pancreatica (Pcr.i Ac obstructiva sau neoplasmul de
cap de Pcr) n Insuficienta cardiaca n Malignitati hepatice (marker sensibil al metastazelor) n Ciroză biliara n Contraceptive orale
n Crestere moderata (d.o < 3 x v.n.) in leziuni hepatice: n Hepatita/mononucleoza/infectie cu citomegalovirus
IZOENZIMA OSOASĂ – β1 n Glicoproteina prezenta la suprafata osteoblaştilor unde catalizeaza hidroliza
fosfatilor, etapa necesara in mineralizarea osooasa. (Creşte in perioadele de formare activa osoasa).
n Izoenzima osoasa reapare si tardiv in osteocitul matur inainte de declansarea fenomenului de resorbtie (creste si in apoptoza osteocitelor).
n V.n. -24-146 U/L
n creste: n la copii în perioada de creştere n în sarcină n după leziuni osoase:
n Fracturi n metastaze osoase (cu exceptia cancerului prostatic) n Osteoporoză
n B. Paget. n hipocalcemia + hipovitaminoza D din:
n rahitism, n hipoparatiroidism
+IZOENZIMA INTESTINALĂ n creşte în boli inflamatorii intestinale
n rectocolită ulcero-hemoragică, B. Chron, n neoplazii intestinale n ciroză – 80%
+ IZOENZIMA PLACENTARĂ
n are originea în trofoblast,
n creşte la valori maxime în trimestrul III de sarcină, şi se normalizează la o lună după naştere
n Cresterea in sarcina este de obicei de pana la valoarea de 1.5- 2x v.n.
+ ALTE AFECTIUNI INSOTITE DE CRESTEREA ALP n Amiloidoza
n Tesut de granulatie
n Infectie sistemica (sepsis)
n Sarcoidoza.
n Artrita reumatoida
n Unele cancere cum ar fi limfomul Hodgkin, neoplazii ginecologice
n Leziuni tisulare acute miocardice sau pulmonare (infarct miocardic sau pulmonar).
+ INTERFERENȚE
n Val. crescute - apar la copii, adolescenți, femei gravide, vârstnici
n Administrarea albuminei i.v. crește fosfataza alcalină pentru cateva zile
n Dupa recoltare determinarea se face in aceeași zi, menținere probei la temp. Camerei sau în frigider determină creșterea nivelului de FA
n ALP val. crescute după mese bogate în lipide
n ALP scade dacă sângele este recoltat pe anticoagulant
n Val. crescute – OBLIGĂ la monitorizarea funcției hepatice sau metab. Osos (metastaze, tu.)
+ SCADEREA FOSFATAZEI ALCALINE n Deficit de Zinc n Hipotiroidism. n Deficit grav de vitamina C n Deficit de acid folic n Exces de vitamina D n hipofosfatemia n Boala celiaca n Malnutritie n Insuficienta paratiroidiana n Anemie Biermer n Deficit de vitamina B6
+FOSFATAZELE ACIDE
Precautii de recoltare: n Se recoltează sânge pe substrat anticoagulant! n Se prelucrează intr-o oră n Se recoltează dimineața există variație diurnă (valori mai
mari dimineata), n Nu se recoltează după traumatizarea prostatei – sondaj
vezical, tușeu rectal. n Poate fi dozată după viol – datorita prezentei în lichidul
seminal
+ FOSFATAZELE ACIDE
n au originea preponderent în prostată, dar în cantităţi mici mai există şi în ficat, rinichi, plămâni, eritrocit
n Creşte în special in afectiunile maligne ale prostatei: n cancerul de prostată n nu creşte în adenom de prostată n metastazele osoase ale cancerului de prostată, (mai ales metastaze
în oasele bazinului, corpii vertebrali.)
n V.n. – 2,5-3,7 ng/ml
+ SEMNIFICATIE CLINICA Inafara patologiei de prostata, fosfatazele acide au fost implicate in: • Testarea paternitatii (enzima eritrocitara) • Dg bolii Gaucher – tezaurismoza cu acumulare de glucosilceramida in
macrofagele splenice, hepatice, pulmonare sau din maduva osoasa datorat unei deficit de enzime lizozomale
• Identificarea resorbtiei osoase de origine neoplazica (enzima localizata in osteoclaste)
+ ENZIMELE DE COLESTAZA u FOSFATAZA ALCALINA u GAMA- GLTAMIL PEPTIDAZA u 5 NUCLEOTIDAZA u LEUCIN AMINO PEPTIDAZA
+ COLESTAZA
n poate fi : n extrahepatică (are indicatie chirurgicala) n intrahepatică localizată (are indicatie chirurgicala) n difuză ( tratamentul este medical) .
n hepatita acută se produce colestază si icter prin: n citoliza produsă de virus ce balonizează celulele
hepatice, care obstruează canaliculele biliare n infiltrat polimorfonuclear
n hepatita cronică şi în ciroza hepatică prin infiltratul limfomonocitar + dezorganizarea lobulilor hepatici
+GAMMA-GLUTAMILTRANSFERAZA n enzimă de colestază n se găseşte predominant în ficat , dar şi în rinichi, ficat, pancreas. n În ficat ea se găseşte în 2 fracţiuni:
n membranar ( la polul biliar) – implicata in transferul transmembranar al aminoacizilor şi
n microzomală (inductibilă – cofactor al glutationului).- utilă în monitorizarea consumului de alcool
n Nu se găsește în oase și placentă n V.n = 7 –47 U/L, bărbați n V.n. = 5-25 U/L, femei n Este o enzimă sensibilă pentru dg icterului obstructiv, colangitei si
colecistitei, dar puţin specifică deoarece poate creste in toate afectiunile hepatice
+ GGT – VALORI CRESCUTE
n Sdr. de colestază – (prin fracţiunea membranară) – marker mai sensibilă decât – ALP;TGO;TGP,
n Prin fracţiunea inductibilă – în etilism cr., hepatica alcoolica, in trat. anticonvulsivant, hipertiroidism
n hepatite acute, cronice n ciroza hepatica n metastaze hepatice – mai ales de la nivelul unor cancere de
sân şi colon n Sarcină ( colestaza) n Creşte uneori la 1-2 săptămâni dupa IMA, probabil datorită
stazei hepatice secundare insuficienţei cardiace
u Dozarea GGT se efectueaza a jeun, după 8 ore de repaus alimentar.
u Fumatul creşte GGT. u Chiar şi consumul unor cantitati mici de alcool cu 24
de ore înainte de test poate provoca creşteri temporare ale GGT.
u La un alcoolic, este necesară circa o luna de abstinenţă pentru ca nivelul de GGT sa revina la normal.
u O treime din alcoolici au GGT normal.
u Nu există o corelaţie între cantitatea de alcool consumată şi nivelul GGT.
RETINETI !
+ ALTE ENZIME DE COLESTAZA 5’ – NUCLEOTIDAZA n Enzimă specifică pentru afecțiune hepatobiliară. n Nivel seric normal: < 1.6 U/L
n Creşte: n afecţiuni hepatice însoţite de colestază (dg diferențial al creșterilor de ALP). n Hepatite n Cancer hepatic sau metastazat n Ciroza biliara primitiva n Medicatie toxica hepatica
LEUCIN-AMINO-PEPTIDAZA (LAP) n Enzimă intracelulară in sistemului hepatobiliar. n Nivel seric normal: < 200 U/mL • Folosită pentru diagnosticul diferenţial al creşterilor de ALP. • LAP creşte în afecţiuni hepatobiliare, mai ales in cele însoţite de
colestază.
+
ENZIMELE DE CITOLIZA
u TRANSAMINAZELE u LACTATDEHIDRGENAZA u CREATINKINAZA u TROPONINELE u PSEUDOCOLINESTERAZA
+ TRANSAMINAZELE
n Alanin-amino-transaminaza (ALT) sau glutamat-piruvat-transaminaza (GPT).
n Aspartat-amino-transaminaza (AST) sau glutamat-oxalacetat-transaminaza (GOT).
+ ALANIN-AMINO-TRANSAMINAZA (ALT) SAU GLUTAMAT-PIRUVAT-TRANSAMINAZA (GPT). n Enzimă serică, dar poate fi prezentă şi în diferite ţesuturi (musculatura
scheletică, ficat şi cord). n Rol : catalizează transferul unei grupari amino de la alanina la α-
cetoglutarat, produşii acestei reacţii de transaminare reversibilă fiind piruvat şi glutamat: alanina + α cetoglutarat = piruvat + glutamat
n Valoare normală: 7-50 UI/l. n Utilizata in Diagnosticarea şi monitorizarea afecţiunilor
hepatocelulare. n Creşterea activităţii plasmatice a ALT este întâlnită atat în afecţiuni de
tip inflamator şi în cele de tip necrotic n Evoluează în paralel cu AST (GOT), cu valori mai mari în obezitate și
valori mai mici în ischemii (miocardice, cerebrale, renale etc)
+ TGP/ALT
Creşteri patologice moderate ale ALT pot apare în: n hepatită cronică; n ciroză hepatică; n steatoză hepatică – alcool, diabet zaharat, obezitate n medicamente ce determină distrucție celulară hepatică –
paracetamol, acid aminosalicilic, ampicilină, cefalosporine, contraceptive orale etc.
n ficat de stază; n miopatii; n mononucleoză;
Creşteri patologice marcate ale ALT pot apare în: n hepatita acută virală; n necroză hepatică.
+ATENTIE!
n Nivelul ALT poate creşte uşor dpă injecţii intramusculare.
n ALT seric creşte de obicei înainte de apariţia altor semne de afectare hepatica (ex: icter).
n Poate ajuta la diferenţierea unui icter hemolitic de un icter hepatic.
n In caz de obstrucţie cronică incompletă a ductelor biliare, hepatită cronică, ciroză hepatică compensată, dar şi în cirozele avansate (fibroză extinsă, țesut hepatic în cantități reduse) ALT poate fi normal.
+NIVELE ENZIMATICE IN DISTRUCTIA HEPATICA
In hepatite virale Crestere rapida a transaminazelor (AST & ALT) in ser inaintea cresterii de bilirubina
+ ASPARTAT-AMINO-TRANSAMINAZA (AST) SAU GLUTAMAT-OXALACETAT-TRANSAMINAZA (GOT). n Rol: conversia aspartatului şi a acidului α-cetoglutaric în
oxaloacetat şi în glutamat.
n Localizare: atât în citoplasmă (60%), cât şi în mitocondrie (40%). Din acest motiv creşterea activităţii ei plasmatice poate sugera un proces de necroză.
n GOT-ul are doua izoenzime ce prezintă similaritate crescută: n GOT1 izoenzima citozolică - în cea mai mare parte în
globulele roşii şi cord. n GOT2 prezentă în cea mai mare parte în ficat.
Valoare normală: 7- 40 UI/l.
+ CREȘTEREA TGO/AST
Creşteri patologice moderate ale AST pot apare în:
n afecţiuni hepatice cronice;
n boli ale musculaturii striate;
n anemii hemolitice;
n traumatisme şi stări post-chirurgicale.
Creşteri patologice marcate ale AST pot apare în:
n infarct miocardic acut – crește dupa 12h, se menține 5 zile
n hepatită virală acută;
n necroză hepatică.
+ MODIFICAREA GOT/AST IN IMA
n AST creşte în leziunile miocardice (IMA - de 4 -10 ori normalul).
n AST nu este o enzimă specifică pentru IMA, dar determinările seriate ale AST, alături de enzime ca CK (creatin - fosfokinaza), LDH (lactic dehidrogenaza) pot fi utile pentru evaluarea timpul scurs de la debutul unui IMA, precum şi evoluţia leziunilor miocardice.
n După injurie celulară miocardică, AST creşte în decurs de 8 ore, atinge un maxim după 24 de ore şi revine la normal în 3 -7 zile.
n Creşterea ulterioară a nivelului AST poate sugera extensia sau recurenţa leziunii miocardice.
n Pe parcursul evolutiei post IMA, curba valorilor AST este paralela cu cea a CK-MB.
n Angina pectorala, pericardita, cardita reumatismală nu sunt însoţite de creşteri ale AST.
+ NIVELE ENZIMATICE IN INFARCTUL ACUT DE MIOCARD
CK CK-MB
AST
LDH
HBDH
AST si CK cresc in primele 6 h dupa IMA HBDH (α-hidroxibutirat dehidrogenaza) si LDH cresc mai tarziu si ramn crecsute cateva zile
+ ATENȚIE
Valorile crescute ale GOT şi GPT nu înseamnă aşadar automat o
afectare hepatică, evaluarea trebuie facută în contextul tuturor analizelor şi manifestărilor bolii.
Nivelul transaminazelor nu este legat direct de prognosticul bolii
– în hepatita A, transaminazele pot fi mult crescute, dar această boala are de obicei o evoluţie bună.
Pacienţii cu hepatită C au nivele moderat crescute ale
transaminazelor dar boala duce deseori la hepatită cronică şi la ciroză hepatică.
Raportul de RITTIS
Raportul normal GOT/GPT = 1,3.
n Raport GOT/GPT crescut sugerează afecţiune cardiacă.
n Raport GOT/GPT scăzut sugerează afecţiune hepatică.
Un nivel crescut sangvin al transaminazei ALT oferă o gamă largă de posibile cauze, aceasta poate fi însă micşorată prin corelarea cu măsuratori ale altor enzime (Ex. - fosfataza alcalină în afecţiuni de căi biliare, CK în miopatii)
+ LDH
n enzimă a glicolizei anaerobe, care catalizează reacţia reversibilă piruvat-lactat;
n enzimă intracelulară - în majoritatea celulelor; concentraţii importante la nivel miocardic, hepatic, renal, în muşchii scheletici, eritrocit, creier, plămân.
n Se poate doza în sânge, urină, lichid sinovial, pleural, de ascită, amniotic, cerebrospinal. Dozarea LDH total din sânge nu poate fi folosită ca indicator specific pentru nici o afecţiune, datorită răspândirii largi a enzimei. LDH seric – N: 100-190 U/L
SEMNIFICATIE CLINICA:
n stabilește gradul de activitate a bolii în alveolita fibrozantă criptogenică și în alveolita alergică extrinsecă;
n marker al hemolizei;
n rol de indicator retroactiv al IMA.
+ Clasificare LDH Structura activă a moleculei LDH este un tetramer format din 2 tipuri de lanţuri polipeptidice: - tip H (heart - sintetizat predominant în miocard); - tip M (muscle – sintetizat predominant în muşchiul scheletic şi ficat). Din combinaţia celor două tipuri de lanţuri sub forma unui tetramer, pot
rezulta cinci tipuri de izoenzime: n 4 lanţuri de tip H, izoenzima LDH1 in miocard, in hematii; (17-27 %) n 3 lanţuri de tip H şi 1 lanţ de tip M, izoenzima LDH2; sistemul
reticuloendotelial, plămâni (27-37%) n 2 lanţuri de tip H şi 2 lanţuri de tip M, izoenzima LDH3; plămâni
(18-25%) n 1 lanţ de tip H şi 3 lanţuri de tipM, izoenzima LDH4; rinichi, placentă,
pancreas (3-8%) n 4 lanţuri de tip M, izoenzima LDH5: ficat, muşchi striat, intestin (0-5%) În mod normal, cel mai mare procent din LDH-total este reprezentat de izoenzima LDH 2.
+Creşterea LDH
n Afecțiuni cardiace - LDH total, LDH1 şi LDH2 crescute,
predominant prin LDH1; n Afecțiuni hematologice - LDH total, LDH1 şi LDH2 crescute
(LDH1 cu valoare mai mică decât în afectările cardiace); n Afecțiuni hepatice - LDH total, LDH4 şi LDH5 crescute, cu un
raport ALT/LDH ≥ 1,5 în hepatita acută; n afecţiuni ale musculaturii scheletice (miopatii) - LDH total, LDH5
crescute; n neoplazii, leucemii; n stări de şoc – creşteri atât ale LDH total cât şi a tuturor formelor
izomere.
+ LDH în IMA
n Infarct miocardic acut - creşterea izoenzimei LDH1 la 8-24 de ore de la debutul infarctului cu maxim la 3-6 zile.
n Într-o evoluţie obişnuită a infarctului valoarea LDH se normalizează în 7-12 zile.
n Raportul LDH1/LDH2 > 0,75 are specificitate şi sensibilitate de peste 90% pentru necroza miocardică.
n Raportul LDH total/LDH1: n sub 1,3 în infarct miocardic acut
n peste 1,64 în afecţiuni hepatice.
n Valori normale LDH total: 120-240 UI/l. n Valori normale LDH1: 70-130 UI/l.
+ATENTIE !
n În mod fiziologic, raportul LDH1/LDH2 < 1 n Inversarea raportului (LDH1/LDH2 > 1) sugerează o afectare
miocardică. n În caz de IMA, raportul se inversează în 12-24 de ore de la debut. n La pacienţii cu angină pectorală fără IMA, raportul este normal.
n Un pacient cu afectare pulmonară (pneumonie, infarct pulmonar, ICC) poate suferi şi IMA =>
n Creşterea LDH 1 poate fi mascată de creşterea LDH 2 şi LDH 3 – raport LDH1/LDH2 <1
n In această situaţie, o creştere a LDH total din care peste 40% este reprezentat de LDH 1 este sugestivă pentru IMA.
n Pot apărea creşteri ale LDH 1 şi în caz de hemoliză (anemie hemolitică, distrugerea eritrocitelor la pacienţi cu proteză valvulară, etc.)
DISTRIBUȚIA PROCENTUALĂ A ACTIVITĂȚII IZOENZIMELOR ÎN ȚESUTURI (%)
LDH-1 LDH-2 LDH-3 LDH-4 LDH-5 Cord 60 30 5 3 2 Ficat 0,2 0,8 1 4 94
Rinichi 28 34 21 11 6 Creier 28 32 19 16 5 Mușchi 3 4 8 9 76 Plămân 10 18 28 23 21 Splină 5 15 31 31 18
Hematii 40 30 15 10 5 Tegument 0 0 4 17 79
+ CREATINKINAZA SERICĂ
CK-MM CK-MB CK-BB Mușchi scheletic 99 1 0
Miocard 77 22 1 Creier 4 0 96
Creatinfosfokinaza serică CK este o enzimă dimer cu trei forme moleculare - izoenzime în funcţie de combinaţia celor 2 tipuri de lanţuri M (muscle) şi B (brain)
Creşterea activitãţii plasmatice a izoenzimei CK-MB apare în: n infarct miocardic acut; n miocardite; n angioplastii; n traumatisme musculare; n nivelul seric al CK-MB creşte în primele 2-3 ore de la debutul infarctului şi atinge un
maxim la 12-36 de ore; n valoare normalã CK-MB: sub 10 UI/l.
IMA • CK-MB creşte la 3-6 ore de la debutul IMA, atinge un
nivel maxim în 12-24 de ore, şi revine la normal în 3-4 zile.
• CK-MB > 10% din CK total sugestiv IMA • Nu creste in angor stabil sau in I.C. La o persoană cu masă musculară redusă, CK total la nivelul superior al normalului poate sugera IMA, deoarece nivelul CK depinde de masa musculară.
+ CREȘTEREA CK Creşterea activitãţii plasmatice a izoenzimei CK-MM apare în: n distrofia muscularã progresivã; n traumatisme musculare; n injecţii intramusculare; n biopsii musculare; n post-operator. Nu creste in angor stabil sau in I.C. Creşterea activitãţii plasmatice a izoenzimei CK-BB apare în: n leziuni ale sistemului nervos central (edem cerebral, accident
vascular cerebral, traumatisme cranio-cerebrale, tumori cerebrale);
n anestezie generală; n intoxicaţii cu somnifere; n electroşoc.
+ COLINESTERAZA SERICĂ Tipuri: n acetil colinesteraza - în terminaţiile nervoase colinergice şi în celulele
Kupffer; n alfa colinesteraza - în hematii; n Pseudocolinesteraza - în hepatocite Dozare: n metoda rapidă - virajul de culoare produs de acidul acetic eliberat de
enzimă prin hidroliza acetilcolinei; n metoda Michel sau macrometoda - utilizează acetilcolina ca substrat
eliberând acidul acetic titrabil cu soluţie NaOH N/100; n metoda colorimetrică sau micrometoda - în hidroliza butiril-tiocolinei; n Pseudocolinesteraza – există 5 tipuri de izoenzime, fiecare din ele putând
fi evidentiată prin electroforeza în gel de agar sau amidon sau prin metoda inhibiţiei chimice diferenţiate cu NaF–diizo-propilfluorofosfat.
+ VALORI NORMALE CREȘTERI
n Valorile normale serice ale colinesterazei sunt:
n pentru metoda rapidă 1900-3800 mU/ml.
n pentru metoda Michel 3-6 ml NaOH N/100
n Normal: în sarcină pseudocolinesterază scade.
Creşteri patologice n obezitate grad III; n sindrom nefrotic; n icterele colestatice din neoplasm de cap de pancreas; n miastenia gravis; n hipertiroidie.
+ SCADEREA PATOLOGICA n hepatite acute; n ciroze hepatice decompensate; n metastazele hepatice; n stările caşectice (din neoplasme); n leucemia mieloblastică acută; n distrofia musculară; n subnutriţie; n intoxicaţia cu pesticide; n infarct miocardic acut. n Scăderea progresivă a pseudocolinesterazei şi a albuminei sugerează afectare
hepatică ireversibilă. n valoarea serică a pseudocolinesterazei se corelează cu nivelul proteinemiei mai
ales al albuminemiei şi cu cel al protrombinei.
+TROPONINA - 3 tipuri: I, T, C - Mediaza interactiunea intre actina si miozina Indicatii: - diagnosticul IMA - diagnosticul infarctelor subacute si al microinfarctelor - monitorizarea tratamentului IMA
- traumatisme cardiace
+
-
TROPONINA T ŞI TROPONINA I
n Complex proteic care reglează interacţiunea calciu-dependentă între actină şi miozină
n Indicatori specifici şi sensibili ai necrozei miocardice.
n N: TnT < 0,2 ng/ml, TnI< 0,03 ng/ml
n Cresc la 3 ore de la debutul IMA
n Troponina T rămâne crescută 10-14 zile
n Troponina I rămâne crescută 7-10 zile
n Dacă apare o reinfarctizare, troponinele nu sunt utile deoarece nivelele lor pot fi crescute de la evenimentul anterior – în aceste situații CK-MB este utilă.
+TROPONINA T
< 0,1 µg/l - Leaga troponina de tropomiozina - Mai putin specifica in IMA decat troponina I Valori crescute: - Angina instabila - IMA (creste in 2-8 ore, maximum in 12-96 ore, scade dupa 5
zile-3 luni) - Contuzii miocardice - Miocardita - Leziuni secundare by-passului coronarian sau angioplastiei
percutane
+ TROPONINA I
< 0,1µg/l Ramane crescuta mai mult timp decat CKMB si are specificitate mai mare pentru leziunile cardiace
Valori crescute: n BCI, angina instabila n IMA – creste in 2-8 ore, maximum la 12-24 ore, scade dupa 5-10 zile n Leziuni musculare striate n Tahicardii n Contuzii miocardice n By-pass coronarian n Angioplastie coronariana
+ INDICAŢII DE DOZARE: 1. Pentru diferenţierea durerii toracice de cauză cardiacă de cea de cauză
non-cardiacă – mai ales când ECG, CK-MB nu sunt concludente pentru IMA
2. Evaluarea pacienţilor cu angină pectorală instabilă –creşterea troponinelor indică leziune miocardică şi oportunitatea terapiei trombolitice (aceşti pacienţi au risc crescut de infarct sau moarte subită).
3. Detectarea reperfuziei coronariene – se produce o nouă creştere a troponinelor.
4. Estimarea dimensiunilor IMA – Prognostic n Nivelul troponinelor la 4 săptămâni post-IMA este invers proporţional cu fracţia de
ejecţie a VS. 5. Detectare IMA apărut postoperator. Nivelul CK-MB postoperator nu
este util, datorită creşterilor secundare leziunilor de muşchi scheletici. n Se dozează la internare, la 12 ore de la internare, apoi zilnic timp de 3-5 zile şi
ulterior săptămânal, 5-6 săptămâni. Se poate folosi un test colorimetric, la patul bolnavului, pt. orientarea iniţială. Apariţia culorii roşii indică creşterea troponinelor (se foloseşte sânge integral).
+
DIAGNOSTIC IMA – CONFORM GHIDULUI EUROPEAN SOCIETY OF CARDIOLOGY n Detectarea creșterii biomarkerilor cardiaci (preferabil troponină)
peste percentila 99 a limitei superioare, cu cel puțin o evidență de ischemie miocardică:
- Simptome de ischemie
- Modificari ECG ce indică noi modificări ischemice – (noi modificări ST-T sau Bloc de ramură stângă nou instalat).
- Undă Q patologică
- Imagistică – evidențierea de pierdere recentă de miocard viabil sau de anomalii de mișcare regională nou instalate.