Aparatul Genital MASCULIN
-
Upload
veronica-motoc -
Category
Documents
-
view
99 -
download
3
Transcript of Aparatul Genital MASCULIN

1
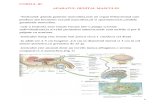
APARATUL GENITAL MASCULIN
anatomia SISTEMULUL REPRODUCATOR MASCULIN
I) TESTICULUL
glanda genitala (gonada) masculina
greutate 25g
lungime 4 -6 cm
organ pereche
forma de ovoid turtit transversal
consistenta elastica
situat in bursa scrotala (punga cutanata derivata din partea ventrala a peretelui abdominal)
se dezvolta in regiunea lombara a cavitatii abdominale si ajung in scrot, inainte de nastere printr-un
proces de coborare (descensus testis), strabatand peretele anterior al abdomenului in regiunea
inghinala prin canalul inghinal
in coborare, antreneaza si peritoneul, care formeaza in jurul testiculului, tunica vaginalis
spermatogeneaza nu se poate produce la temperatura corpului, ci numai la o T cu 3°C mai scazuta
fiecarui testicul ii este anexat un organ alungit, EPIDIDIMUL :
face parte din conductele seminale
forma de virgula
asezat pe marginea posterioara a testiculului
contine canalul epididimar se continua cu canalul deferent
loc de depozit al spermatozoizilor (ei isi completeaza maturarea
si inainteaza incet de-a lungul canalului epididimar in 20 zile)
spermatozoizii sunt depozitati in epididim 3 luni dupa care sunt
fagocitati

2
STRUCTURA testiculului :
invelit la exterior de o evaginare a peritoneului = tunica vaginalis
sub ea, este o membrana conjunctivo - fibroasa de culoare alb-sidefie = ALBUGINEE : rezistenta,
inextensibila, tine in tensiune parenchimul testicular.
Albugineea se ingroasa la nivelul marginii posterioare = mediastinul testiculului
parenchimul testicular e strabatut de septuri conjunctive ce delimiteaza lobulii testiculului
exista 250-300 lobuli / testicul
lobulul are forma piramidala si e format din 2-3 tubi seminiferi contorti in care se desfasoara
spermatogeneza
in tunii seminiferi exista 2 tipuri de celule :
a) celule Sertolli : mari, rol trofic si de sustinere, secreta inhibina (rol inhibitor asupra
secretiei de FSH)
b) celulele liniei seminale : se gasesc in diferite faze ale spermatogenezei
(spermatogonii, spermatocite de ordin I si II, spermatide, spermatozoizi)
intre tubii seminiferi se gasesc celulele interstitiale Leydig : secreta hormoni androgeni (reprezinta
partea endocrina a testiculului)
tubii seminiferi contorti se continua cu tubii drepti (primul segment al cailor spermatice) se
deschid in reteaua testiculara de la care pleaca 10 – 15 canale eferente canalul epididimar.
are 2 functii :
1. spermatogeneza : formarea celulelor sexuale (spermii / spermatozoizi) – se desfasoara la
nivelul tubilor seminiferi contorti
2. functia endocrina : celulele interstitiale ale parenchimului testicular secreta hormonii
androgeni (testosteron si dihidrotestosteron) – determina maturizarea organelor sexuale si
stimuleaza evolutia caracterelor sexuale secundare masculine.
VASCULARIZATIA testiculului
artera testiculara (ramura din aorta abdominala).
Vena testiculara dreapta se varsa in vena cava inferioara.
Vena testiculara stanga se varsa in vena renala stanga
INERVATIA TESTICULULUI : vegetativa (S si Ps)

3
II) CONDUCTELE SPERMATICE
Caile spermatice = conducte de eliminare a spermatozoizilor si a lichidului spermatic
Sunt de 2 tipuri :
1. Intratesticulare : tubii seminiferi drepti si reteaua testiculara
2. Extratesticulare : canalele eferente canalul epididimar , canalul deferent : se uneste cu
canalul veziculei seminale canalul ejaculator se deschide in uretra
URETRA MASCULINA :
Este cale comuna de eliminare atat a spermei cat si a urinii
Are 3 portiuni : uretra prostatica, membranoasa (strabate diafragma uro-genitala, la
nivelul ei este sfincterul urinar extern) si peniana / spongioasa (strabate penisul si se
deschide la exterior prin orificiul uro-genital)
III) GLANDELE ANEXE
1. VEZICULELE SEMINALE
organe pereche
situate deasupra prostatei, intre rect si vezica urinara
lateral de canalele deferente
rol secretor
produsul de secretie (60% din lichidul spermatic) se adauga lichidului seminal (se
elimina in canalul ejaculator) : rol de transportor si mediu nutritiv pentru
spermatozoizi (fructoza si acid ascorbic)
forma ovoida
lungime 4-5 cm
latime 2 cm
2. PROSTATA
glanda exocrina tubulo-acinoasa
organ nepreche
forma si dimensiune de castana
situata in jurul uretrei, sub vezica urinara
dispusa ca un manson in jurul uretrei prostatice
produsul de secretie (laptos) intra in alcatuirea spermei ( o treime din lichidul
spermatic) : contine enzime (fosfataza acida) cu rol in cresterea mobilitatii
spermatozoizilor
VASCULARIZATIA : artera prostatica (ramura din artera iliaca interna). Sangele
venos e colectat de vena iliaca interna.
3. GLANDELE BULBO-URETRALE (COWPER)
2 formatiuni glandulare ovoide
dimensiunea unor samburi de cireasa
situate in grosimea muschiului transvers profund al perineului
se deschid in uretra
secreta un lichid clar, vascos, asemanator cu cel prostatic care se adauga lichidului
spermatic
secretia lor mucoasa se varsa in uretra spongioasa inainte de ejaculare si are rolul de
a neutraliza resturile acide de urina de la acest nivel

4
IV) ORGANELE GENITALE EXTERNE
1. PENISUL
organ genital extern si urinar
organ copulator
situat desupra scrotului, inainte simfizei pubiene
e alcatuit din radacina +corp ( portiune libera, cilindrica, forma usor turtita)
la extremitatea sa anterioara, corpul se termina cu o parte mai voluminoasa = gland
glandul prezinta in varf orificiul extern al uretrei
glandul e acoperit de un pliu tegumentar – prepuţ
radacina e fixata, prin cei 2 corpi cavernosi, de oasele bazinului
e format din un aparat erectil si invelisuri
organele erectile : 2 corpi cavernosi + 1 corp spongios (se umple cu sange erectie)
e invelit de piele se continua cu pielea scrotului si a regiunii pubiene
VASCULARIZATIA : ramuri din artera rusinoasa interna. Venele se deschid in
vena rusinoasa interna si apoi in vena iliaca interna.
2. SCROTUL (BURSE SCROTALE)
formeaza partea organelor genitale externe in care sunt localizate testiculele
fiecare bursa e situata sub penis
e formata din mai multe tunici concentrice care se continua cu structurile peretelui
anterior abdominal
e impartit de septul scrotal in 2 jumatati, ceea ce nu permite diseminarea infectiilor de
la un testicul la altul
are rol termoreglator (arie de racire pt temperatura testiculara)
are tegument subtire, cu multe glande sudoripare, fara tesut adipos subiacent
are 2 tunici musculare : muschiul dartos (situat subcutanat) si muschiul cremaseter; la
temperaturi scazute, acesti muschi se contracta si apropie testiculele de corp

5
FIZIOLOGIA SISTEMULUL REPRODUCATOR MSCULIN
Testiculul (gonada masculina) si ovarul (gonada feminina) sunt glande mixte : exocrine
(asigura formarea gametilor) si endocrine (secreta hormoni sexuali).
Activitatea lor devine evidenta in timpul perioadei de crestere si dezvoltare (pubertate) = e
perioada in care functia gameto-genetica si endocrina a gonadelor atinge un stadiu de dezvoltare care
face posibila functia de reproducere.
Instalarea pubertatii este consecinta modificarilor survenite la nivelul secretiei hormonilor
gonadotropi care controleaza dezvoltarea morfologica si functionala a gonadelor si implicit
medificarile somatice si comportamentale complexe.
TESTICULUL indeplineste in organism 2 functii :
functia exocrina = spermatogeneza (formarea spermatozoizilor)
functia endocrina = secretia de hormoni androgeni (testosteron)
1. Functia spermatogenetica (spermatogeneza)
este functia exocrina a testiculului
are loc la nivelul tubilor seminiferi
incepe la pubertate (14-16 ani)
se desfasoara in mai multe etape de diviziune ecvationala si reductionala
porneste de la celule primordiale = spermatogonii (diploide)
ajunge la celule mature = gameti masculini / spermii / spermatozoizi (haploide)
celula mobila microscopica (50-70 microni)
alcatuit din cap, piesa intermediara, flagel
la nivelul capului exista acrozomul (cotine enxime ce faciliteaza
patrunderea spermatozoidului in ovul)
sunt mobili numai in lichidul spermatic
sunt expulzati odata cu sperma prin ejaculare
la o ejaculare se elimina cca 300 mil spermatozoizi
contin 2 cromozomi de sex ( XX - ♀ si XY - ♂ )
spermatozoizii se inmagazineaza in epididim (isi dezvolta capacitatea de miscare) → trec in ductul
deferent → isi mentin fertilitatea aprox.o luna → sunt eliminati prin ejaculare
ejaculatul contine spermatozoizi + secretia veziculelor seminale (hraneste spermiile) + secretia
prostatica (creste mobilitatea si fertilitatea spermatozoizilor)
sperma e alcatuita din lichidele provenite din canalele epedidimar si deferent, veziculele seminale,
glanda prostatica, glande mucoase (bulbo-uretrale)
spermatogeneza este stimulata de FSH

6
2. Efectul numarului de spermatozoizi asupra fertilitatii
la fiecare act sexual se elimina o cantitate de sperma de 3,5 mL
120 mil.spermatozoizi / ml sperma
infertilitate : nr spermatozoizi < 20 milioane / ml sperma
3. Secretie interna
celulele interstitiale testiculare Leydig secreta hormonii androgeni (testosteron)
testiculul secreta un proces redus de estrogeni
testosteronul :
hormon lipidic
are structura sterolica
stimuleaza cresterea organelor genitale masculine
stimuleaza aparitia caracterelor sexuale secundare la barbat :
♣ dezvoltarea scheletelui (se largesc umerii, se ingusteaza bazinul),
♣ dezvoltarea muschilor (creste masa musculara),
♣ modul de dispunere a parului (pe fata, torace, axila, pubian) ,
♣ vocea ingrosata (creste laringele in volum),
♣ repartitia topografica a grasimii de rezerva
e un puternic anabolizant proteic
are efecte de mentinere a tonusului epiteliului spermatogenic
reglarea secretiei de testosteron se face printr-un mecanism de feedback negativ, sub influenta
LH-ului hipofizar
hipersecretia : pubertate precoce
hiposecretia : infantilism genital
functionarea normala a testiculului e controlata de 2 hormoni glandulotropi adenohipofizari :
a) FSH : stimuleaza activitatea celulelor Sertolli si spermatogeneza
b) LH : stimuleaza secretia de testosteron de catre celulele Leydig
4. Integrarea la nivelul maduvei spinarii a actului sexual masculin
factorii psihici joaca un rol important in actul sexual masculin si il pot initia
activitatea encefalului nu este absolut necesara pentru desfasurarea actului
actul sexual masculin rezulta din mecanisme reflexe intrinseci, integrate in maduva sacrata si lombara
aceste mecanisme pot fi activate prin stimulare sexuala (psihica / directa / ambele)