FCT dermatologie
-
Upload
irina-scutari -
Category
Documents
-
view
64 -
download
1
description
Transcript of FCT dermatologie

FARMACOTERAPIA ŞI FITOTERAPIA MALADIILOR DERMATOLOGICE
Dermatologia – ştiinţă, care studiază maladiile pielii, funcţiile şi structura ei în normă şi patologie.
Pielea - prezintă un înveliş, care îndeplineşte următoarele funcţii:1.Protejează organismul de factorii nocivi din mediul ambiant.2.Pielea prezintă un organ imun şi se află într-o legătură strânsă cu imunitatea celulară şi umorală a organismului.3.Funcţie secretorie, datorită activităţii secretorii a cheratinocitelor şi celulelor imunoreglatoare, a activităţii glandelor sebacee şi sudoripare.4.Funcţie termoreglatoare – menţine constantă temperatura corpului.5.Funcţie metabolică.6.Funcţia senzitivă – se efectuează prin terminaţiunile nervoase senzitive tactile, algice şi termice.7.Funcţie estetică: pielea sănătoasă este drept atribut al frumuseţii.
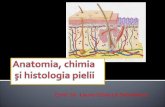
Pielea este învelişul întregului organism. Ea constă din 3 straturi: epidermul, dermul şi hipodermul.
Epidermul – prezintă învelişul impermiabil de protecţie a pielii şi este format din 5 straturi de celule: bazal, spinos, granulos, lucid, cornos.
Dermul – din punct de vedere morfologic, este compus din fibre, celule şi substanţa fundamentală. Fibrele sunt de 3 feluri: conjunctive, elastice şi reticulare. Aici se află glande sebacee, fibre musculare netede, vase sanguine şi limfatice, fascicule nervoase.
Hipodermul este stratul profund al pielii, alcătuit din ţesut conjunctiv, în ansele cărora se află celulele adipoase sferice. În ultimele sunt localizate vase sanguine, fascicule nervoase, glande sudoripare, foliculi piloşi.
Fanerele (unghiile, părul, glandele sudoripare şi sebacee) – sunt anexe ale pielii.
Simptomatologia bolilor de pieleÎn dermatologie există o simptomatologie obiectivă şi una subiectivă.
Simptomatologia subiectivă este reprezentată de leziuni elementare, care nu sunt altceva, decât o reacţie de răspuns a pielii la acţiunea factorilor interni şi externi.
Leziunile cutanate pot fi divizate în 2 grupuri: primare şi secundare. Elementele primare – apar direct pe pielea sănătoasă şi se manifestă prin: maculă
(pată), papulă, veziculă, bulă, pustulă, tubercul etc.Elementele secundare sunt derivate ale primei categorii şi se manifestă prin: crustă,
fisură, eroziune, ulceraţie, cicatrice etc. Pata (macula) – se caracterizează printr-o modificare a culorii obişnuite a pielii. Papula – este o ridicătură circumscrisă la suprafaţa pielii, compactă, nu conţine lichid, de formă şi consistenţă variată, nu lasă cicatrice. Vezicula – se caracterizează prin ridicături circumscrise ale epidermului, cu conţinut lichid seros. Pustula – este o ridicătură circumscrisă a epidermului plină cu conţinut purulent. Bula – o ridicătură a epidermului plină cu conţinut lichid (seros, hemoragic), de dimensiuni de la un bob de mazăre până la un ou. Scuamele – sunt depozite cornoase, care s e desprind de pe suprafaţa pielii.

Crusta – este un depozit ce se formează în urma uscării secreţiilor fiziologice sau patologice, care provin din eroziuni, excoriaţii, vezicule, pustule. Excoriaţia – este o pierdere de substanţă superficială sau preofundă, produsă de un traumatism mecanic, datorită scărpinatului sau zgârâeturii. Eroziune – este o pierdere de substanţă superficială, interesând epidermul şi stratul papilar, nu lasă cicatrice, ci numai o pată pigmentară.
MALADIILE PIELIIÎn prelegerea dată vom oglindi cele mai răspândite boli de piele, de origine
infecţioasă şi de origine neidentificată.Maladiile infecţioase a pielii se divizează în bacteriene, virale, micotice şi
parazitare.
Maladiile bacteriene (Piodermitele).Piodermitele – sunt procese inflamatorii cutanate, provocate de piococi banali
(streptococi şi stafilococi) care fac parte din flora microbiană a pielii, dar în anumite condiţii devin patogeni.
Clasificaţia piodermitelor:
În funcţie de factorul etiologic, toate piodermitele se împart în: stafilodermii, streptodermii şi piodermite mixte.
După profunzimea procesului deosebim piodermite superficiale şi profunde.După evoluţie: acute şi cronice.Stafilodermiile includ: osteofoliculite, foliculite, furuncule, carbuncule,
furunculoză, hidroadenită. Se localizează la nivelul foliculilor piloşi şi glandelor sudoripare, manifestându-se sub forma unor pustule centrate de un fir de păr.
Streptodermiile includ impetigoul streptococic, impetrigoul veziculobulos, lichenul simplu. Se localizează la nivelul pielii glabre. Se manifestă prin bule.
Streptostafilodermiile sunt impetigoul mixt şi ectima vulgară.În piodermitele stafilococice procesul evoluează mai ales în regiunea foliculilor
piloşi, în glandele sebacee şi sudoripare. Pustulele au formă de con sau semisferă, cu pereţi groşi, duri, cu conţinut purulent galben-verzui; în centrul pustulei deseori se decelează un fir de păr – puf. Numai la copii stafilococii provoacă apariţia bulelor superficiale nelegate de foliculii piloşi şi glandele sudoripare.
În piodermitele streptococice foliculii, glandele sebacee şi cele sudoripare nu sunt antrenate în proces. Leziunea are un caracter superficial, pustulele sunt plate, pereţii subţiri, moi, exsudatul fiind sero-purulent. Pustulele au tendinţa de a se răspândi spre periferie.
Piodermitele superficiale (flictenele se localizează în epiderm şi lasă după sine o pigmentaţie tranzitorie. Piodermitele profunde ating dermul şi deseori hipodermul, lăsând după ele cicatrice sau atrofie.
Piodermitele secundare se dezvoltă în cazul, când bolile cutanate supurative se asociază cu alte maladii cutanate.
Tratamentul Piodermitelor: constă în utilizarea remediilor etiotrope şi patogenetice în corespundere cu reactivitatea individuală, rezistenţa şi sensibilitatea

microflorei la antibioticele administrate şi, de asemenea, de gravitatea şi răspândirea procesului.
Tratamentul este complex: local şi general.Tratamentul local:Formele superficiale a piodermitelor se supun unui tratament antibacterian
dezinfectant. Veziculele şi pustulele se deschid, conţinutul purulent se prelucrează cu soluţie de Peroxid de oxigen 3%. Apoi focarele de afectare se prelucrează cu Coloranţi: sol. Verde de briliant 2%, Fucorcină, Albastru de metilen 1-2%, sol. Castelani. La localizarea procesului în plicele cutanate – sol. Permanganat de potasiu 1-2%, sol. Rezorcină.
După prelucrarea focarelor cu preparate antiseptice, pe crustele formate se aplică: Paste dezinfectante: de Lincomicină, de zinc. Unguente cu acţiune antimicrobiană: Bacitracină, mupirocin (Bactroban), Enbecin, Gentamicină, Tetraciclină. Unguente cu glucocorticoizi: Oxycort, triamcinolon (Polcortolon) betametason (Celestoderm), fluocinolon (Flucinar).
În formele profunde a piodermitelor (Furuncule) – după incizie se recomandă sol. hipertonică sau unguente cu acţiune adsorbantă: Levosin, Levomecol, Dioxicol.Tratamentul general. Se efectuează tratament etiotrop şi patogenetic.Substanţele etiotrope principale sunt Antibioticele. În prezent pe larg se utilizează: Penicilina şi analogii săi semisintetici: Ampicilină, Amoxacilină, Ampiox. Tetracicline: Doxiciclină, Monociclină. Macrolide: Eritromicină, Azitromicină, Rovamicină. Cefalosporine: Cefazolină, Cefaclor, Ceftriaxon.
De regulă, piodermitele se formează la bolnavii cu imunodeficienţă. De aceea, se recomandă utilizarea imunoterapiei.
Imunoterapia este un tratament de durată care se recomandă în stafilodermiile cronice, recidivante. Poate fi specifică şi nespecifică. - Imunoterapia specifică: Anatoxina stafilococică, Bacteriofag stafilococic, Antifagina stafilococică, anatoxină streptococică, ser antistreptococic, gamaglobuline. - Imunoterapia nespecifică: Metiluracilul, Pentoxilul, Levamisolul, Nucleinatul de sodiu, T-Activina, Timalina. - Se utilizează preparate şi metode ce măresc rezistenţa organismului: Autohemoterapie, Hemotransfuzii, Piroterapie (Pirogenal), Vitaminoterapie.
FITOTERAPIAÎn tratamentul piodermitelor sunt recomandate următoarele plante medicinale: Pătlagină (Plantago) – подоржник, Sulfina (Melilotus) – донник, Ceapă (Allium cepa) – лук, Muşeţel (Matricaria) – ромашка, Pătrunjel (Petroselinum) – петрушка, Gălbenea (Calendula) – календула, Pojarniţă (Hypericum perforatum) – зверобой, Rostopască (Chelidonium) – чистотел.
MALADIILE VIRALE ALE PIELII

Virozele cutanateVirozele cutanate sunt boli transmisibile, foarte frecvente şi recidivante, care
afectează pielea şi mucoasele, transmiterea cărora are loc la pătrunderea virusului prin leziunile pielii şi mucoaselor, prin intermediul obiectelor, produselor alimentare contaminate, prin raport sexual.
Factorii care permit reactivarea virusului sunt stările imunodepresive (stres, afecţiuni infecţioase, tratament cu citostatice şi corticoizi, radioterapie, cancere etc.).
Cele mai răspândite viroze cutanate sunt: Herpes simplu, Herpes Zoster, Veruca.Herpesul simplu – apare pe porţiunile din jurul orificiilor naturale: aripile nasului,
comisura bucală şi marginea roşie a buzelor, organele genitale. Pe fundalul hiperemiei limitate apar vezicule mici, ce se localizează în grup, conţin exsudat transparent, care prin urmare se opacifică. Apoi veziculele se deschid, se formează eroziuni. Erupţiile sunt însoţite de senzaţii de durere, arsură, edem.
În cazul Herpesului Zoster – erupţiile cutanate sunt la fel ca şi în Herpesul simplu, dar se deosebesc după localizare. Veziculele grupate apar unilateral pe traseul diferiţilor nervi senzitivi (mai frecvent intercostali, cervico-brahiali, auriculari etc.).
TratamentulLocal: se utilizează soluţii alcoolice de coloranţi anilinici: Albastru de metilen,
Fucorcină.Unguente sau soluţii ce conţin substanţe antivirale: Oxolină 3%, Aciclovir (Zovirax,
Virolex), Bonafton, Epervudin (Gevizoş), Citovudin (Retrovir).Tratamentul general:Tratamentul sistemic este indicat în formele severe ale herpesului de
primă infecţie sau în herpesul recidivant.Preparate antivirale pentru uz enteral şi parenteral: Aciclovir,
Valaciclovir (Valtrex), Ganciclovir, Famciclovir (Famvir), Remantadină, Ribavirină (Virazol), Sacvinavir (Inviraza), Citovudin (Retrovir) etc.Se utilizează imunomodulatoarele uzuale: Levamisol (Decaris), Isoprinosină.În tratamentul complex pot fi incluse şi următoarele grupe de preparate: Antihistaminice, Vitamine, Analgezice.
Fitoterapia:Se folosesc următoarele plante care măresc rezistenţa pielii: Coada ţoaricelui (Achillea millefolium)- Тысячилистник обыкновенный, Mesteacăn alb (Betula alba) – Белая береза, Păpădie (Taraxacum) – Одуванчик, Muşeţel Viorea (Viola) – Фиалка трехцветная.
AFECŢIUNILE MICOTICE ALE PIELIIMicozele cutanate
Micozele cutanate, prin large lor răspândire, reprezintă o problemă importantă de sănătate publică. Ele sunt deosebit de contagioase, provocând epidemii în colectivităţi de copii.
Fungii sunt organisme eucariote unicelulare: levurile (genurile Candida, Pityrosporum, Criptococcus) sau pluricelulare – dermatofiţii (genurile Trichophyton, epidermophyton, Micosporum etc).

Ei afectează cu predelecţie pielea şi anexele acesteia (micozele superficiale), dar uneori se extind şi la ţesutul subcutanat şi organele interne (micozele profunde).
Factorii predispozanţi: microtraumatismele picioarelor, contactul cu animalele vagabonde, frecventarea băilor şi bazinelor publice, transpiraţia abundentă, utilizarea în comun a instrumentelor de manichiură şi pedichiură.
Clasificaţia micozelor:I gr. Cheratomicoze: Ptiriazisul verzicolor, Eritrasma;II gr. Dermatomicoze: Epidermofiţia, Microsporia, Trihofiţia, Rubromicoza;III gr. Candidomicoze: Candidozele pielii, mucoaselor şi organelor interne;IV gr. Micozele profunde – cu afectarea structurilor profunde ale pielii şi organelor interne.Epidermofiţia – se localizează preponderent în regiunea inghinală, regiunea plantară şi spaţiile interdigitale, unghii. Se caracterizează prin apariţia pe fondalul infiltraţiei şi hiperemiei locale a erupţiilor eritemato-scuamoase cu descuamare superficială, uneori apar vezicule.Ptiriazisul verzicolor – se localizează preponderent pe torace, gât, uneori partea piloasă a capului. Se caracterizează prin macule bine delimitate, descuamate, de formă rotundă sau ovală, ce conţin mai puţin pigment decât pielea sănătoasă.Pilomicozele – se caracterizează prin afectarea micotică a folicolului pilos. Se localizează pe partea piloasă a capului şi se întâlneşte la copii de până la 15-16 ani, foarte rar la maturi, preponderent la cei ce contactează cu animalele. La ele se referă: Microsporia şi Trihofiţia.În cazul Microsporiei părul se rupe scurt în focare bine delimitate, mai mari şi mai puţine la număr decât la Trihofoţie. Focarele sunt acoperite cu spori albi.În cazul Trihofiţiei – pe pielea capului apar mici focare acoperite cu scuame albe, des se întâlnesc forme supurative. Candidomicozele – sunt provocate de Candida albicans. Mai frecvent se afectează mucoasele cavităţii bucale şi organelor genitale, pielea şi uneori unghiile. La generalizare – afectează căile respiratorii şi intestinul, mai ales cel gros.
Tratamentul:Terapia corectă a dermatomicozelor este esenţială pentru vindecarea acestora, dar
mai ales pentru profilaxia recidivelor.Principiile tratamentului micozelor cutanate:
Începerea tratamentului antifungic specific după efectuarea examenelor micologice de laborator care apreciază specia fungilor;
Aplicarea unui tratament suficient de prelungit care să asigure vindecarea completă, deoarece este necesar un interval de timp mai lung pentru ca paraziţii fungici să fie eliminaţi prin descuamarea straturilor epidermice superficiale sau prin creşterea unghiilor;
Prevenirea recidivelor prin înlăturarea şi/sau tratarea factorilor favorizanţi ai reinfecţiei.
I. Tratamentul general:

1. Grizeofulvina – preparatul de bază, care acţionează benefic în Microsporie şi Trihofiţie.2. Ketoconazolul (Nizoral) – posedă acţiune fungistatică. Dozele şi schemele de tratament diferă după durată. La afectarea pielii şi părului – până la 30 zile. În candidoze – 15 zile, la afectarea unghiilor mâinilor – 3 luni, picioarelor – 6 luni.3. Itraconazolul (Orungal) – sub formă de capsule de 100 mg. Se indică în candidoze, pitiriazis versicolor, dermatomicoze, pilomicoze, onicomicoze, micoze sistemice.4. Fluconazolul (Diflucan) – se livrează în capsule, flacoane de 50, 100, 150, 250 mg. Se utilizează mai des în Candidoze, Onihomicoze.5. Terbinafina (Lamisil) – sub formă de comprimate. Posedă acţiune fungicidă la dermatofite şi fungistatică la Candide.6. Natamicina (Pimafucina) – sub formă de capsule. Se utilizează în Candidoze.Alte preparate antimicotice sunt: Levorina, Amfotericina B, Nistatina, care şi-au pierdut actualitatea.II. Tratamentul local: Pe porţiunile cutanate afectate se aplică antifungice de uz topic.
Se utilizează creme: Amfotericina B (Fungison), Nistatină (Micostatină), Ciclopiroxolamină (Batrafen), Miconazol (Miconal), Bifonazol (Micospor), Naftifină (Exoderil), Natamicină, Econazol, Amorolfină (Loceril), Tolnaftat (Miconaft),
Unguente:, Izoconazol (Travocort), Clotrimazol (Antifungol), Dactocină, Micosolon, Micoseptină.
Soluţii pentru uz extern sau loţiune: Tolnaftat (Bocima), Naftifină (Exoderil), Ciclopiroxolamină (Dafnegin) etc.
În cazul candidozei genitale se utilizează supozitoare vaginale, ovule şi capsule vaginale cu efect antimicotic: Clotrimazol (Canesten), omoconazol (Mikogal), Clion-D, Natamicină, Izoconazol (Gino-Travogen).
Fitoterapia:Plantele medicinale cu acţiune antimicotică sunt:
Ridichea neagră Viţa albă (Clematis) – Ломонос, Leurdă (Allium ursinum) – Черемуха, Ceapă Usturoi (Allium setivum) – Fenicul (Foeniculum vulgare) – Фенхель обыкновенный, Mesteacăn alb (Betula alba) – Белая береза.
PSORIAZISULPsoriazisul este o dermatoză proliferativă cronică de origine neindetificată, care
evoluează cu remisiuni şi recidive frecvente. Poate fi înregistrat la persoanele de toate vârstele şi de ambele sexe.
Potrivit statisticilor, chiar şi în cele mai bogate ţări şi regiuni, de această afecţiune suferă aproximativ 4 la sută din populaţie.
Etiologie. Psoriazisul deseori apare pe fondalul unei predispoziţii genetice sau sub influenţa declanşatoare a mai multor factori: emoţionali, climatici, infecţioşi, gtraumatici etc.
O boala ereditară. Psoriazisul este o boala moştenita. 60 la sută dintre pacienţi au avut rude care au suferit sau mai suferă încă de această boală. Responsabil de acest lucru

este un cromozom. Dar, chiar si dacă omul îşi cunoaşte arborele genealogic până în urmă cu sute de ani şi se dovedeşte că în el nu au existat persoane bolnave, acest lucru nu are nici o valoare. Patologia poate sa dormiteze mulţi ani, iar copiii unor părinţi bolnavi îi vor uimi până la bătrâneţe pe cei din jur prin curăţenia şi frumuseţea pielii.
Cu toate acestea, unele circumstanţe trebuie cercetate. Majoritatea bolnavilor au vârste cuprinse între 15 şi 25 de ani. În mod logic, dezvoltarea psoriazisului este legată de pubertate: transformările hormonale ale organismului, sensibilitatea psihică deosebită.
Stres şi tulburări de natură endocrină. Foarte mulţi cercetători atrag atenţia asupra tulburărilor de natură endocrină, a tulburărilor de metabolism, a schimbărilor în sistemul imun al bolnavului. Există unele lucrări care explică apariţia psoriazisului prin diverse nevroze, stres. Sunt mulţi cei care recunosc că această afecţiune a rămas o enigmă pentru medici.
Tabloul clinic. Psoriazisul se manifestă prin apariţia unor papule roşietice, de mărimea unui vârf de ac, bine delimitate, acoperite cu scuame albe, care se îndepărtează uşor. Elementele eruptive mici continuă să se mărească în volum, ajungând până la 2-3 cm. Când mai multe elemente se contopesc, se formează placarde mari neregulate. Erupţia psoriatică, de regulă, începe pe feţele de extensie ale coatelor şi genunchilor sau se poate răspândi pe diverse regiuni ale tegumentului. Erupţiile, de obicei, sunt simetrice şi au mărimi diferite.
Foarte puţin observabilă la început, erupţia apare pe genunchi, pe coate sau pe partea piloasă a capului sub formă de solzi de culoare roşie. Ea se transformă în curând în nişte pete mari, la suprafaţa cărora se formează nişte solzi argintii. După aceea, erupţia se întinde şi pe alte suprafeţe ale pielii, corpul se transformă într-un tablou avangardist, iar viaţa devine un coşmar. Foarte multe persoane nu ştiu că psoriazisul nu este contagios, nu îşi pot ascunde teama atunci când se întâlnesc cu cineva bolnav. În toată istoria umanităţii nu a existat nici un caz de transmitere a psoriazisului de la o persoana bolnavă la una sănătoasa, chiar şi în cazul intrării în contact cu sângele persoanei infectate.
Tratamentul.Se recomandă un mod de viaţă ordonat, calm, fără stresuri.Regimul alimentar trebuie să fie bogat în proteine, redus în grăsimi şi glucide, se
interzice consumul de alcool şi produse picante.Tratament general: ocupă un loc secundar faţă de terapia topică, fiind grevat de reacţii adverse importante. Tratamentul sistemic este utilizat cu precădere în formele de psoriazis exsudativ şi în asociere cu terapia locală, în psoriazisul rezistent la tratamentul topic, cu leziuni întinse şi grave.1. Tratament desensibilizant: sol Natriu tiosulfat 30% intravenos, sol Calciu gluconat sau Clorură de calciu 10% i/v, sol Magneziu sulfat 25% i/v, i/m.2. Citostatice: Metotrexat, Ciclosporina3. Retinoizi – derivaţii vit. A: acitretin (Neotigason), etretinat (Tigason). Acţionează ca agenţi keratolitici şi stimulează diferenţierea epitelială.4. Fotochimoterapie (PUVA): constă în asocierea sinergică a acţiunii UVA (iradieri ultraviolete) cu o substanţă fotosensibilizantă: Puvalen, Psoberan, Psoralen. Moleculele de preparate fotosensibilizante activate de UV se leagă de ADN-ul nuclear şi mitocondrial ca

şi de unele proteine ale celulelor epidermice. În urma acestei legături, diviziunea celulară se încetineşte, astfel încât epidermopoieza se normalizează. Medicaţia adjuvantă din psoriazis constă în:
Preparate antihistaminice: Claritină (loratadină), Clemastină (Tavighil). Vitaminoterapie cu vitamina B12, vitamina A, vitamina D2. Preparatele antiinflamatoare nesteroidiene: Ibuprofen, Naproxen; Diflofenac,
Nimesulid, Meloxicam. Sedativele şi tranchilizantele: se utilizează de multe ori ca urmare a stresului
Tratament local: Formele de psoriazis cu localizări reduse beneficiază doar de tratamentul local. - Acidul salicilic sub formă de unguent (2-6%) sau cremă (3-10%), - Crem de Lanolină cu adaos de retinol. - Substanţe reductoare: - Gudroane vegetale: gudronul de pin, fag, mesteacăn. - acid crisofanic (Ditranol, Ciglonil).- În caz de inflamaţie exprimată se utilizează unguente şi creme cu glucocorticoizi: flumetazonă (Locacorten, fluocinolon (Synalar), fluticazonă (Cutivate), budesonidă (Apulein), mometazonă (Elocom), clobetazol (Dermovate, Cloderm); preparate comerciale combinate (Diprosalic, Betnovate; Asorian etc.).- Vitamina D2 şi analogii săi - Calcipotriol (Daivonex, Psorcutan) – au o eficienţă comparabilă cu cea a corticoizilor sau a gudroanelor vegetale. Reglează proliferarea şi diferenţierea keratinocitelor la nivelul pielii psoriazice. - La regresia elementelor: unguent Naftalanic, ung Ihtiolic, ung. Eufilinic şi Teofilinic.
Fitoterapia. Soc (Sambucus nigra) – цветки бузины, Măcieş (Rosa) - стебли шиповника, Linăriţă (Linoria) – льняное масло, Rostopască (Chelidonium) – стебли чистотела.
ACNEEAAcneea este o complicaţie a seboreei. Este una din cea mai răspândită maladie a
pielii la persoanele de vârstă tânără. Acnea este o boală comună, parţial determinată genetic, observată mai ales în
perioada pubertară, dar şi la adult. Etiologie. Cauzele acneei sunt: predispoziţia ereditară, factorii endocrini, factorii neuro-psihici, tulburările digestive.Patogenie. La baza patogeniei acestei maladii - hipercheratinizarea folicolului
pilos cu formarea comedoanelor – nişte dopuri formate din sebum şi celule cornoase, ce astupă orificiile foliculare, care apar la suprafaţa pielii ca nişte puncte negre. Acizii graşi liberi excită folicolul, ce conduce la inflamaţia lui. La deschiderea pustulei se elimină conţinut purulent, care se usucă şi se formează crusta. Infiltratul se resoarbe cu formarea unei cicatrice mici.
Acneea apare, de regulă, pe porţiunile pielii bogate în glande sebacee (faţă, spate, torace).

Tratamentul este complex.Regim dietetic riguros. Se reduc dulciurile, picantele (cafeaua, alcoolul), făinoasele.
Se înlătură factorul etiologic, dacă este indentificat. Se efectuează tratamentul afecţiunilor concomitente. De evitat supraalimentaţia, expunerea la vânt şi aer rece, căldura excesivă.
Tratamentul medicamentos: Retinoizi: Isotretinoin (Dermoretina), Tretinoina (Airon). Estrogeni (contraceptive pentru femei): Diane-35 în decurs de 3-6 luni. Acid azeloic (Schinoren) – sub formă de cremă. Peroxid de benzoil (Oxy-5,10). Antibiotice din şirul Tetraciclinelor, Macrolidelor. Concomitent se administrează preparatele zincului, diverse soluţii alcoolice cu adaos de acid salicilic, rezorcină. Criomasaj, Electrocoagulare.
FitatoreapiaSe recomandă utilizarea a 3 plante medicinale pentru tratamentul acneei:1. Urzica (fol. Urticae) – Крапива,2. Viorea (Violae tricoloris) – Фиалка трехцветная,3. Gălbenea (fl. Calendulae) – Ноготки.
Tratamentul acneei Tratamentul acneei trebuie sa ţină seama de tipul acneei, de intensitatea şi gravitatea sa, de eventualii factori declanşatori sau de asocierea cu alte afecţiuni.
Ce nu trebuie făcut în acnee Nu trebuie utilizate substanţe degresante Nu trebuiesc folosite preparate antibiotice locale altele decât cele cu eritromicină
sau clindamicină Nu trebuie utilizată radioterapia din cauza riscurilor tardive Nu trebuie utilizate în exces farduri, fonduri de ten şi pudre
Obiectivele tratamentului: Tratamentul local este cel mai adecvat în cazul acneei debutante: 1. Retinoizii topici sunt agenţi antiacneici-keratolitici de referinţă. Ei cresc mitozele keratinocitelor scazându-le coeziunea si previn formarea microcomedoanelor.
Tretinoina este disponibilă în farmacii în creme cu concentraţie de 0,05% (Smoothderm şi Retin-A).
Isotretinoina este prezentă în farmacii sub formă de gel, numai în amestec cu eritromicină (Isotrexin). Isotretinoina in aplicatii locale nu are efecte secundare sistemice, nu are efect teratogen, nu este contraindicata la femeia gravida!
2. Acidul azelaic este un keratolitic uşor, bine tolerat (Skinoren). Acidul azelaic are efect comparabil cu peroxidul de benzoil sau cu antibioterapia pe cale generala , reducând flora bacteriană. 3. Peroxidul de benzoil topic în geluri sau soluţii, cu concentraţii de 2,5; 5 şi 10 % are efect antibacterian şi keratolitic dar nu este înregistrat la noi. Utilizarea locală de peroxid de benzoil injumătăţeşte numărul de propionibaterii acnes şi reduce stafilococii albi de la

suprafaţa pielii. În plus substanţa este şi comedolitică. Concentraţia peroxidului de benzoil trebuie sa se încadreze între 2,5 si 5 % pentru faţă şi 5 până la 10 % pentru spate. 4. Antibiotice locale eritromicina şi clindamicina (Eryfluid) sunt asociate uneori unor keratolitice sau unor molecule cu caracter seboreductor (Zinneryt, Isotrexin). Utilizarea topică a oricărui alt antibiotic duce la crearea de rezistenţă !!. Toate tratamentele locale keratolitice şi antibiotice trebuie aplicate seara, ziua existând pericolul de fotosensibilizare! Tratamentul acneei grave. Acneea poate fi considerată gravă în următoarele condiţii:
Leziuni de intensitate mare Leziuni extinse Leziuni cu evoluţie defavorabilă sub tratament Apariţie rapidă de cicatrici Tratamentul este complex, reducerea seboreei, introducerea isotretinoinei sau
antibioticelor per os, tratamente microchirurgicale, tratamente dermato-cosmetice, susţinere psihologică, etc.
Reducerea seboreeei: La femei şi la fete reducerea seboreei se face prin:
1. Utilizarea de estrogeni pe cale generală, antiandrogeni: acetatul de ciproteron, derivat estrogenic are efect antigonadotrop.
2. Spironolactona are efect antiandrogen în special la nivel de receptor. Doza uzuală este de 100 până la 200 mg pe zi. Când trebuie să obţinem un efect antiandrogen important recurgem la asociere Diane şi Androcur.
Reducerea seboreei se obţine şi printr-o igienă corectă şi cosmetice adaptate. Trebuie evitată degresarea brutală a pielii cu săpunuri şi soluţii alcoolice, trebuie evitată utilizarea loţiunilor după barbierit care conţin alcool sau parfumuri. Pacienţilor cu acnee li se va recomanda întreruperea utilizării fondurilor de ten, gelurilor şi cremelor emulsionate care poate declanşa seboree compensatorie. De asemenea se va recomanda întreruperea utilizării pudrei compacte.
Pentru igiena pielii seboreice se va folosi săpun gras sau loţiuni de curăţire şi crème hidratante pentru a reface filmul lipidic cutanat distrus de tratamentele keratoreductoare.
Izotretinoina a revoluţionat tratamentul acneei. Ea are efect sebosupresor scăzând atât secreţia sebacee cât şi volumul glandelor. În acelaşi timp este scăzută retenţia sebacee. Dozele uzuale sunt de 0,5 mg pe kg pe zi, dar ele se pot modula în funcţie de gravitatea şi localizarea acneei. Principalele indicaţii ale isotretinoinei per os sunt acneele severe, acneea rezistentă la tratament, acneea a cărei evoluţie este cicatricială sau este responsabilă de dismorfofobii. Durata medie a tratamentului este de 4, sau 5 luni dar poate fi mai lunga in cazul acneei toracice. Efectele secundare ale izotretinoinei sunt comune tuturor retinoizilor, teratogenitate, efecte cutaneo mucoase în special legate de xeroză, efecte sistemice mai ales cefalee şi modificări ale transaminazelor şi colesterolului. Pentru reducerea timpului de tratament şi ameliorarea aspectului estetic al pacientului este necesară tratarea microchirurgicala a

chistilor şi comedoanelor. Aceasta se va face după începerea tratamentului cu izotretinoină. Antibioterapia pe cale generală este reprezentată de tetracicline, în special doxiciclina şi minociclina (tetraciclina şi eritromicina nu mai fac parte din protocoalele de tratament oral in acnee). Aceste antibiotice acţionează prin scăderea populaţiei de propionibacterium acnes, deci prin scăderea inflamaţiei. Sunt bine tolerate. Dozele sunt de 50-100 mg pe zi pentru minociclină şi 100 mg pe zi pentru doxiciclină. Alte antibiotice menţionate de literatură nu-şi regăsesc utilizarea pe scară largă în acnee deoarece rezistenţele la cicline sunt rarisime. Tratamentul cicatricilor În cazul în care se ajunge la cicatrici, deşi, dacă acneea este diagnosticată la timp şi tratată corect medical şi microchirurgical acest lucru se intâmplă rar, este absolut necesară tratarea lor fie prin ridicare, fie prin pulverizare laser, fie prin peelinguri pentru a minimaliza efectele psihologice negative ale acestora. Susţinerea psihologică
ECTOPARAZITOZELECele mai răspândite ectoparazitoze sunt Pediculoza şi Scabia.
PEDICULOZAPediculoza este provocată de păduchi, paraziţi din clasa insectelor, grupul
antropodelor. Există 3 varietăţi de păduchi: Pediculus capitis, Pediculus corporis, Pediculus pubis.
Este o boală parazitară produsă de genurile Pediculum, cu speciile Pediculus humanus var capitis, Pediculus humanus var corporis şi Phthirus pubis.
Transmiterea are loc prin contactul cu obiecte contaminate (lenjerie, perie de păr), pe care păduchii rezistă 30 zile; sau prin contact, în timpul actului sexual (pediculus corporis). Saliva injectată de păduche în timpul hrănirii cu sânge provoacă o iritaţie locală care apare ca un punct purpuriu ce dispare spontan. După expuneri repetate, ca urmare a apariţiei unei reacţii de hipersensibilitate, aceste puncte se transformă în papule mici, roşii. Acestea sunt însoţite de un prurit violent care antrenează producerea unor leziuni de grataj ce se pot suprainfecta.Păduchele de cap – are o formă alungită, având 1-2 mm în lungime. Trăieşte pe firele de păr şi se grăneşte, sugând sângele omului prin înţeparea tegumentului cu ciocul. Durata vieţii constituie 2 luni. După fecundare femela depune la baza firelor de păr 100-300 ouă (lindini). După 8 zile din ouă ies pui, care în 18 zile devin adulţi.
Tratamentul.Dacă parazitarea este intensă, părul va fi tuns, apoi pielea capului spălată cu apă caldă şi săpun, după care se aplică:- Loţiune Permetrină 0,5% (Nitifor),- Pudră de DDT sau gamexan se presoară în pielea capului 5-10%,- Şampon Phenotrin (Anti-Bit),- Emulsie Carbofos 0,15%.- Sol. Malathion 1% (Pedilină) duce la vindecare după o singură aplicare.- Loţiune sau aerosol Itax.

Pediculoza corpului- se constată la indivizii care nu respectă igiena corpului. Parazitează pe haine, lenjeria de corp. Se află pe piele numai când îşi caută hrană, sugând sângele omului. La locul înţepăturii apar pete eritematoase sau urticariene, sau elemente papulo-veziculoase, care după scărpinare dau naştere la excoriaţii. Ele se acoperă cu cruste, care lasă cicatrice. În infecţiile cronice cu Pediculus corporis în care sunt afectate ceafa, umerii şi trunchiul, pielea regiunii parazitate se pigmentează şi se îngroaşă (‘’maladia vagabonzilor’’).
Tratamentul. Distrugerea paraziţilor se produce prin fierbere şi călcarea lenjeriei. Hainele ce nu pot fi fierte se prelucrează cu insecticide.
Pediculoza pubiană- se transmite prin raport sexual, lenjeria de pat, prin obiecte contaminate etc.Se localizează pe regiunea piloasă (axilară, sprâncene, regiunea pubiană şi al.). Se manifestă prin prurit în regiunea pubiană. Local se observă excoriaţii produse de scărpinat. La locul înţepăturii apar nişte pete mici de culoare albastră, îndeosebi, în zona subombilicală şi pe coapse.
Tratamentul constă în:- raderea firelor de păr, aplicarea unguentului cu Oxid galben de mercur de 2-3%, benzoatului de benzil 10%, aerosol PACS.Profilaxie şi combatere declarare numerică, periodică; focarele cu 5 sau mai multe cazuri vor fi anunţate în ziua depistării; păstrarea igienei corporale, fierberea lenjeriei; dezinsecţie cu DDT, HCH.
Fitoterapia.- Oţet (acetum Sabadillae),- Floarea raiului - Цветки долматской ромашки,- Sulfina (Melilotus) – донник,- Levănţică (Lavandula spica) – лаванда,- Rozmarin (Rosmarinus) – розмарин.
SCABIA
Este o boală parazitară produsă de un artropod, Sarcoptes scabiae, capabil de a produce direct leziuni cutanate.
Scabia se transmite pe cale sexuală, lenjeria de pat sau prin intermediul obiectelor de toaletă, haine.
Perioada de incubaţie variază între 7-14 zile. Se localizează pe abdomen, organele genitale, fese, partea internă a coapselor. La copii: pe palme gât, faţă, spaţiile interdigitale şi pe plante.
Clinic se manifestă prin papulo-vezicule de diferite mărimi, excoriaţii acoperite cu cruste bruno-hematice şanţuri scobioase pe spaţiile interdigitale, ce sunt însoţite de un remediile utilizate.

Primul semn care apare este un traiect sinuos, scurt, de culoare roşie care se termină într-o veziculă mică, care este locul în care se află femela. După aproximativ o lună se produce o sensibilizare a organismului faţă de parazit şi produsele sale, ceea ce se exprimă clinic prin apariţia unei papule pruriginoase. Pruritul este deseori sever şi se intensifică în timpul nopţii sau după o baie caldă. Pentru calmarea lui bolnavii se scarpină, provocându-şi leziuni de grataj, care de multe ori se infectează cu germenii de pe tegument.
Tratamentul.Cel mai răspândit preparat antiscabios este:
- Benzoatul de benzil 20% la maturi şi 10% la copii. Se aplică de 2-5 ori în zi timp de 2 zile.
- Gama-hexaclorhexan (Loţiune Lindan 1 %) - se aplică 1 dată în 6 ore, apoi se spală;- Metoda Demianovici şi Unguentul Sulfuric 20-33% conduc la apariţia reacţiilor alergice cutanate şi eczemă.- Esdepaletrină (Spregal) (aerosol) – la administrarea lui unică, timp de 12 ore tratează Scabia.- Crotamiton (Iurax) – se utilizează sub formă de cremă, loţiune. Se aplică de 2 ori în zi cu interval de 1 zi, sau de 4 ori peste 12 ore timp de 2 zile. În cazurile avansate de scabie se recomandă: antihistaminice pentru prurit; antibioterapia pentru infecţiile secundare; condiţii igienico-sanitare corespunzătoare.
Persoanele care menţin o igienă personală bună au numai câteva leziuni, însă la persoanele retardate mintal şi la imunodeprimaţi, paraziţii aflaţi în număr mare pot provoca dermatita exfoliativă cu cruste şi plăci psoriaziforme. La aceste persoane pruritul este uşor sau chiar absent.
În câteva luni scabia se vindecă spontan, dar există şi cazuri de infecţii cronice.
ACNEEAAcneea este o complicaţie a seboreei. Este una din cea mai răspândită maladie a
pielii la persoanele de vârstă tânără. Acnea este o boală comună, parţial determinată genetic, observată mai ales în
perioada pubertară, dar şi la adult.
Etiologie. Cauzele acneei sunt: predispoziţia ereditară, factorii endocrini, factorii neuro-psihici, tulburările digestive.

Patogenie. La baza patogeniei acestei maladii - hipercheratinizarea folicolului pilos cu formarea comedoanelor – nişte dopuri formate din sebum şi celule cornoase, ce astupă orificiile foliculare, care apar la suprafaţa pielii ca nişte puncte negre. Acizii graşi liberi excită folicolul, ce conduce la inflamaţia lui. La deschiderea pustulei se elimină conţinut purulent, care se usucă şi se formează crusta. Infiltratul se resoarbe cu formarea unei cicatrice mici.
Acneea apare, de regulă, pe porţiunile pielii bogate în glande sebacee (faţă, spate, torace).
Tratamentul este complex.Regim dietetic riguros. Se reduc dulciurile, picantele (cafeaua, alcoolul), făinoasele.Se înlătură factorul etiologic, dacă este indentificat. Se efectuează tratamentul
afecţiunilor concomitente. De evitat supraalimentaţia, expunerea la vânt şi aer rece, căldura excesivă. Tratamentul acneei trebuie sa ţină seama de tipul acneei, de intensitatea şi gravitatea sa, de eventualii factori declanşatori sau de asocierea cu alte afecţiuni.
Ce nu trebuie făcut în acnee Nu trebuie utilizate substanţe degresante Nu trebuiesc folosite preparate antibiotice locale altele decât cele cu eritromicină
sau clindamicină Nu trebuie utilizată radioterapia din cauza riscurilor tardive Nu trebuie utilizate în exces farduri, fonduri de ten şi pudre
FARMACOTERAPIA:1. Retinoizi: isotretinoin, tretinoina.
Retinoizii topici sunt agenţi antiacneici-keratolitici de referinţă. Ei cresc mitozele keratinocitelor scazându-le coeziunea si previn formarea microcomedoanelor.
Izotretinoina a revoluţionat tratamentul acneei. Ea are efect sebosupresor scăzând atât secreţia sebacee cât şi volumul glandelor. În acelaşi timp este scăzută retenţia sebacee.
Dozele uzuale sunt de 0,5 mg pe kg pe zi, dar ele se pot modula în funcţie de gravitatea şi localizarea acneei. Principalele indicaţii ale isotretinoinei per os sunt acneele severe, acneea rezistentă la tratament, acneea a cărei evoluţie este cicatricială sau este responsabilă de dismorfofobii. Durata medie a tratamentului este de 4, sau 5 luni dar poate fi mai lunga in cazul acneei toracice.
Efectele secundare ale izotretinoinei sunt comune tuturor retinoizilor, teratogenitate, efecte cutaneo mucoase în special legate de xeroză, efecte sistemice mai ales cefalee şi modificări ale transaminazelor şi colesterolului. Pentru reducerea timpului de tratament şi ameliorarea aspectului estetic al pacientului este necesară tratarea microchirurgicala a chistilor şi comedoanelor. Aceasta se va face după începerea tratamentului cu izotretinoină.
Tretinoina este disponibilă în farmacii în creme cu concentraţie de 0,05% (Smoothderm şi Retin-A).

Isotretinoina este prezentă în farmacii sub formă de gel, numai în amestec cu eritromicină (Isotrexin). Isotretinoina in aplicaţii locale nu are efecte secundare sistemice, nu are efect teratogen, nu este contraindicata la femeia gravidă!
2. Estrogeni (contraceptive pentru femei): Diane-35 în decurs de 3-6 luni.La femei şi la fete reducerea seboreei se face prin: Utilizarea de estrogeni pe cale generală, antiandrogeni: acetatul de ciproteron,
derivat estrogenic are efect antigonadotrop. Spironolactona are efect antiandrogen în special la nivel de receptor. Doza uzuală
este de 100 până la 200 mg pe zi. Când trebuie să obţinem un efect antiandrogen important recurgem la asociere Diane-35 şi Androcur.
3. Acid azeloic (Schinoren) – sub formă de cremă. Acidul azelaic este un keratolitic uşor, bine tolerat (Skinoren). Acidul azelaic are efect comparabil cu peroxidul de benzoil sau cu antibioterapia pe cale generala , reducând flora bacteriană.
4. Peroxid de benzoil (Oxy-5,10). Peroxidul de benzoil topic în geluri sau soluţii, cu concentraţii de 2,5; 5 şi 10 % are efect antibacterian şi keratolitic dar nu este înregistrat la noi. Utilizarea locală de peroxid de benzoil injumătăţeşte numărul de propionibaterii acnes şi reduce stafilococii albi de la suprafaţa pielii. În plus substanţa este şi comedolitică. Concentraţia peroxidului de benzoil trebuie sa se încadreze între 2,5 si 5 % pentru faţă şi 5 până la 10 % pentru spate.
5. Antibiotice din şirul Tetraciclinelor, Macrolidelor. Antibioterapia pe cale generală este reprezentată de tetracicline, în special doxiciclina şi minociclina (tetraciclina şi eritromicina nu mai fac parte din protocoalele de tratament oral in acnee). Aceste antibiotice acţionează prin scăderea populaţiei de propionibacterium acnes, deci prin scăderea inflamaţiei. Sunt bine tolerate. Dozele sunt de 50-100 mg pe zi pentru minociclină şi 100 mg pe zi pentru doxiciclină. Alte antibiotice menţionate de literatură nu-şi regăsesc utilizarea pe scară largă în acnee deoarece rezistenţele la cicline sunt rarisime. Antibiotice locale eritromicina şi clindamicina (Eryfluid) sunt asociate uneori unor
keratolitice sau unor molecule cu caracter seboreductor (Zinneryt, Isotrexin). Utilizarea topică a oricărui alt antibiotic duce la crearea de rezistenţă !!. Toate tratamentele locale keratolitice şi antibiotice trebuie aplicate seara, ziua existând pericolul de fotosensibilizare!
6. Concomitent se administrează preparatele zincului, diverse soluţii alcoolice cu adaos de acid salicilic, rezorcină.7. Criomasaj, Electrocoagulare.
Reducerea seboreei se obţine şi printr-o igienă corectă şi cosmetice adaptate. Trebuie evitată degresarea brutală a pielii cu săpunuri şi soluţii alcoolice, trebuie evitată utilizarea loţiunilor după barbierit care conţin alcool sau parfumuri. Pacienţilor cu acnee li se va recomanda întreruperea utilizării fondurilor de ten,

gelurilor şi cremelor emulsionate care poate declanşa seboree compensatorie. De asemenea se va recomanda întreruperea utilizării pudrei compacte.
FitatoreapiaSe recomandă utilizarea a 3 plante medicinale pentru tratamentul acneei:4. Urzica (fol. Urticae) – Крапива,5. Viorea (Violae tricoloris) – Фиалка трехцветная,6. Gălbenea (fl. Calendulae) – Ноготки.